Votre pathologie
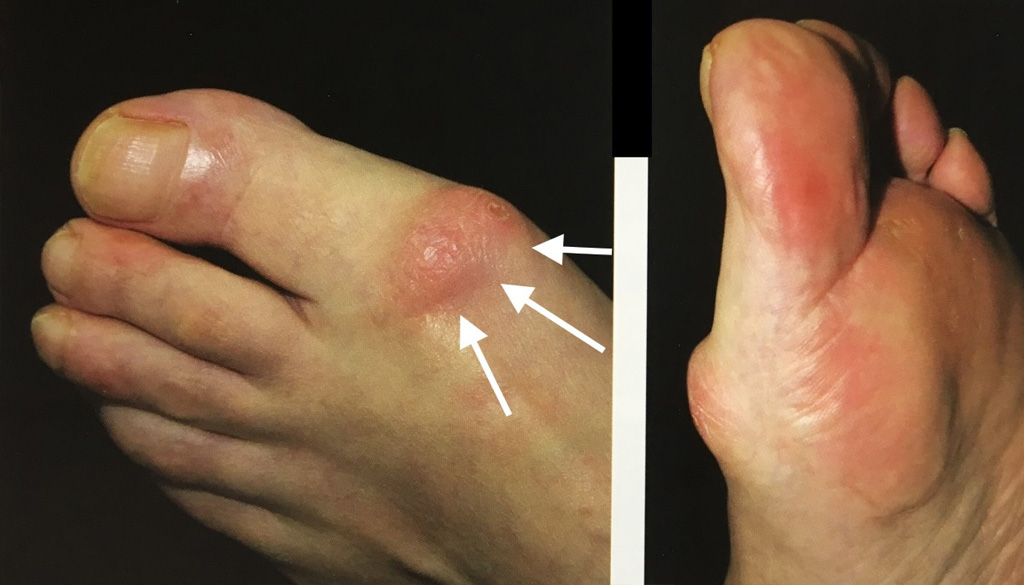
On entend par hallux rigidus le développement d’une arthrose de la métatarso-phalangienne du gros orteil. Cette arthrose a pour effet d’engendrer des douleurs mécaniques à la marche, une difficulté de chaussage par augmentation de volume de l’articulation et une raideur rendant l’utilisation des talons difficile. Il semble que le chaussage trop étroit et un orteil trop long favorisent le développement de cette arthrose. S’y ajoute probablement l’effet de traumatisme ou de microtraumatisme lié au sport, le tout dans un contexte de prédisposition constitutionnelle. Sont également évoqués, comme causes favorisantes, le pied plat et le metatarsus elevatus. Cette pathologie touche aussi bien les hommes que les femmes et se manifeste entre 25 et 50 ans. Le bilan clinique sera global mais notera surtout :
- un aspect empâté de l’articulation du gros orteil comportant parfois des reliefs très agressifs,
- une perte de flexion dorsale à l’examen clinique,
- une douleur lors des manœuvres de rabot ainsi qu’au testing des sésamoïdes,
- une hyperflexion dorsale compensatrice de l’interphalangienne du gros orteil.
Vos examens préopératoires
Les radiographies de face et profil en charge permettront déjà de bien apprécier l’importance de l’arthrose ainsi que la position et l’importance des ostéophytes. On y recherchera également l’atteinte des sésamoïdes. Face à une situation d’arthrose intermédiaire chez un patient jeune, on précisera l’étendue des lésions cartilagineuses par la réalisation d’un arthroscanner. Celui-ci permettra d’établir une cartographie des lésions cartilagineuses en localisation et en profondeur. Il permettra également de mieux évaluer l’atteinte des sésamoïdes. Le but de ce scanner est de pouvoir proposer dans certains cas une chirurgie conservatrice permettant de garder la mobilité articulaire. La résonance magnétique est rarement nécessaire dans cette pathologie.
Nos critères d'intervention
On peut distinguer trois situations distinctes : Une arthrose responsable de gros ostéophytes dorsaux responsables eux-mêmes d’un conflit important dans la chaussure mais sans qu’il n’existe de douleur articulaire à l’examen clinique et à l’anamnèse. Ces patients peuvent bénéficier d’un émondage des ostéophytes actuellement réalisé sous caméra éventuellement associé à un fraisage percutané. Une deuxième catégorie comprendra les patients comportant un relief ostéophytique dorsal associé à une douleur articulaire au testing et à l’anamnèse mais sans douleurs sur les sésamoïdes. Dans ce cas, un arthroscanner sera demandé. Il précisera l’étendue des lésions. Si l’atteinte est préférentiellement dorsale, une chirurgie de décompression conservant la mobilité articulaire pourra être proposée. La troisième situation correspond à l’arthrose décompensée où l’ensemble des critères sont présents et où la chirurgie de choix reste actuellement l’arthrodèse (blocage) du gros orteil. Cette chirurgie donne d’excellents résultats et permet la reprise de l’ensemble des activités y compris sportives ainsi que le chaussage à talon d’une hauteur raisonnable (4 à 5 cm).
Alternatives thérapeutiques
Comme toute pathologie dégénérative articulaire, l’hallux rigidus peut bénéficier d’un traitement anti-inflammatoire local ou par voie générale. L’adaptation du chaussage par augmentation de volume et mise en place d’une barre de déroulement donnent des résultats intéressants. Les injections intra-articulaires cortisonées ou d’acide hyaluronique ont également fait la preuve de leur efficacité. Elles ont toutefois une efficacité limitée dans le temps. L’utilisation de chaussures type Stretchwalker à semelle rigide et barre de déroulement améliore la qualité des déplacements. Ce n’est que dans le cas d’un échec du traitement médical que la chirurgie vous sera proposée.
Synthèse du bilan préopératoire
Vous présentez une douleur de l’articulation du gros orteil à la marche et à l’effort avec une limitation de la possibilité d’utiliser des chaussures à talon. Le traitement médical par anti-inflammatoire, adaptation du chaussage voire injections intra-articulaire ne donne plus d’efficacité. Une intervention chirurgicale pourra être proposée adaptée en fonction des radios, du scanner éventuel et du stade évolutif. Celle-ci consistera en un nettoyage, une chirurgie de décompression, ou une arthrodèse.
Techniques chirurgicales
Nous scinderons les trois approches chirurgicales dépendant du stade de l’arthrose
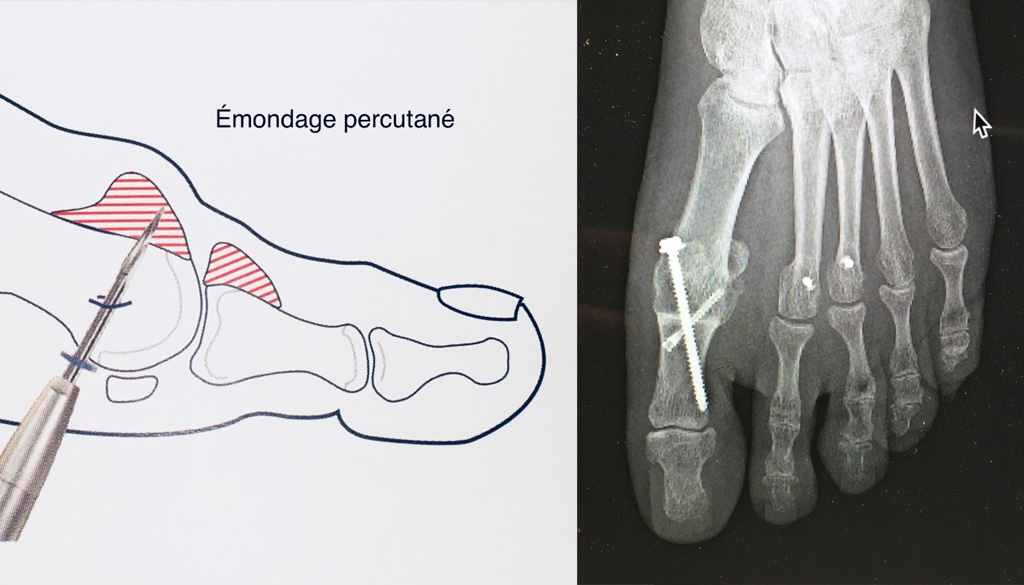
- Emondage sous arthroscopie et chirurgie percutanée Cette chirurgie s’effectue sous rachianesthésie ou sous bloc sensitif de façon à pouvoir retrouver l’autonomie à la marche rapidement et s’effectue en chirurgie ambulatoire. Les ostéophytes sont réséqués sous caméra avec deux cicatrices de part et d’autre du tendon extenseur. Les sutures seront réalisées à l’aide de fil résorbable. Un pansement compressif et absorbant sera mis en place en fin d’intervention afin de drainer la zone opératoire et de limiter la formation d’un hématome. Il devra être maintenu une dizaine de jours jusqu’à l’ablation des fils auprès de votre médecin traitant. Cette technique donne d’excellents résultats sur la qualité de chaussage mais expose au développement de douleurs articulaires par libération du mouvement articulaire.
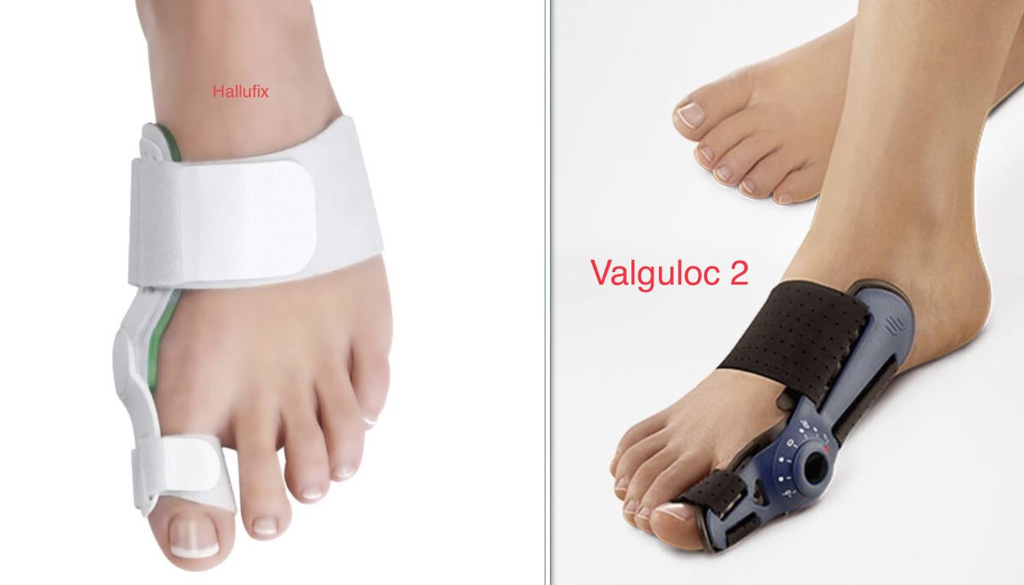
- La chirurgie de décompression articulaire (Watermann) Cette chirurgie est réalisée selon le principe de la chirurgie d’hallux valgus sous bloc poplité ou bloc pédieux sensitif et, en général, en ambulatoire. Elle comporte une cicatrice dorso-médiale afin de procéder au nettoyage des ostéophytes. Une portion dorsale de la tête métatarsienne sera ôtée afin d’obtenir un effet de décompression et de recouverture cartilagineuse. Cette ostéotomie sera stabilisée par une vis en titane 2.5 mm. La capsule est ensuite suturée au fil résorbable et la peau fermée à l’aide d’un surjet dermo-dermique résorbable. Un pansement de correction sera placé. Il aura, pour but, de drainer les sites opératoires, d’éviter l’hématome et de corriger la position de l’orteil. Il sera maintenu pendant 15 jours jusqu’à la visite auprès de votre médecin traitant. Il sera remplacé par un Valguloc ou Hallufix maintenu en place jusqu’à la 6ème semaine postopératoire. Dans cette chirurgie, la rééducation postopératoire est impérative afin d’éviter les adhérences et afin de maintenir le gain d’amplitude obtenu en peropératoire.
- L’arthrodèse de l’hallux Il s’agit d’une intervention réalisée dans les mêmes conditions qu’une chirurgie d’hallux valgus. L’articulation est tout d’abord nettoyée. Deux surfaces planes sont réalisées, l'une, sur la tête du 1er métatarsien et, l'autre, sur la base phalangienne avec une orientation qui donnent une flexion d’une vingtaine de degréset un peu de valgus. La stabilisation est obtenue par deux vis placées en croix, une proximo-distale en titane 3.5 et une disto-proximale en titane 2.5. D'autres systhèmes de fixation (broches - cerclage , plaques) peuvent également être utilisés. La capsule est ensuite fermée, la peau suturée à l’aide d’un surjet dermo-dermique résorbable. Un pansement de correction est laissé en place pour 15 jours.
Hospitalisation
Cette chirurgie est réalisée la plupart du temps en ambulatoire mais parfois, elle nécessite une nuit d’hospitalisation.
Protocole de rééducation
L’émondage articulaire simple ne nécessite pas de rééducation. C’est la remise en fonction rapide du gros orteil qui rétablit le mouvement. La chirurgie de décompression nécessite une prise en charge en rééducation immédiate. Il s'agit d'une autorééducation pendant la durée du port du pansement puis d'une rééducation assistée chez le kiné à partir du 15ème jour. Il est impératif de conserver le gain d’amplitude obtenu en peropératoire par des mouvements répétés. Cette chirurgie donne droit à 60 séances (2 prescriptions de 30). Enfin, l’arthrodèse ne nécessite pas de rééducation pendant les 6 premières semaines mais pourra en bénéficier dès la mise en charge pour retravailler l’œdème résiduel et la rééducation à la marche.
Autonomie postopératoire
L’émondage simple ne nécessite pas d’adaptation du chaussage ni de botte postopératoire. L’ostéotomie de décompression ainsi que l’arthrodèse nécessitent l’utilisation d’une botte de décharge (Bunion boots) pendant 6 semaines. Cette botte autorise les déplacements et doit être utilisée de façon rigoureuse pour chaque mise en charge. Elle ne permet pas la conduite de véhicule pendant les 6 premières semaines hormis pour une opération à gauche en conduite automtique et avec l’accord de votre assurance.
Incapacité de travail
La période moyenne d’arrêt de travail est d’environ 10 jours pour l’émondage et de 6 à 8 semaines pour les deux autres interventions.
Complications éventuelles
Il peut s’agir :
- de lésions nerveuses et tendineuses que l’on peut retrouver dans l’émondage endoscopique et la chirurgie classique.
- d'infections
- d’algodystrophie
- de phlébites
Aucun traitement anticoagulant ne sera proposé pour ce type de chirurgie hormis antécédent de phlébite, les troubles de coagulation et pour thérapeutique favorisant les phlébites.
- Les infections, les raideurs articulaires, les douleurs articulaires : en effet, dans la chirurgie de décompression, il n’est pas garanti que la totalité des douleurs articulaires pourront disparaître de façon durable.
- La non consolidation de l’arthrodèse : le taux varie dans la littérature entre 7 et 30% et est favorisé par la consommation de tabac et par le non-respect des consignes postopératoires.
- Les problèmes de cicatrices, les problèmes liés au bloc anesthésique.
Calendrier
Veuillez à vérifier qu’un rendez-vous a été préalablement fixé à la 6ème semaine postopératoire afin de procéder au contrôle radio nécessaire avant mise en charge pour les chirurgies de décompression et d’arthrodèse. Un rendez-vous à 15 jours est nécessaire auprès du médecin traitant pour déballer le pansement, ôter les points résorbés et dans le cas de chirurgie de décompression, de placer l’attelle Valguloc ou Hallufix .