Introduction : Qu'est-ce qu'une prothèse totale de genou ?
Le Dr Messens vous présente cette rubrique consacrée à la prothèse totale de genou.
Votre pathologie
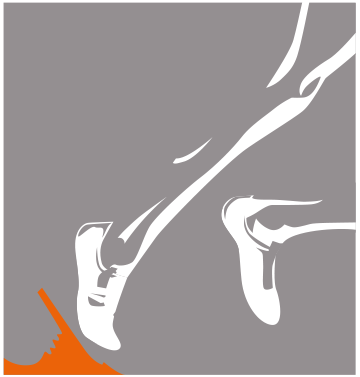
L’arthrose est l’usure progressive des surfaces cartilagineuses intéressant le fémur, le tibia et la rotule. C'est un processus dégenératif, une disparition progressive du cartilage.
- Disparition progressive du cartilage
- Ostéophytes
- Douleurs
- Incidence familiale
Symptômes
- DOULEUR mécanique (à la marche) mais aussi parfois inflammatoire (douleur nocturne)
- Gonflement
- Craquements, pseudo-dérobements, pseudo-blocages
- Diminution progressive du périmètre de marche
- Difficulté à la montée et surtout à la descente des escaliers
- Position accroupie douloureuse
- Douleur de mise en route, douleur de dérouillage, douleur matinale
- ENRAIDISSEMENT progressif du genou
- Déviation progressif du genou
Vos examens préopératoires
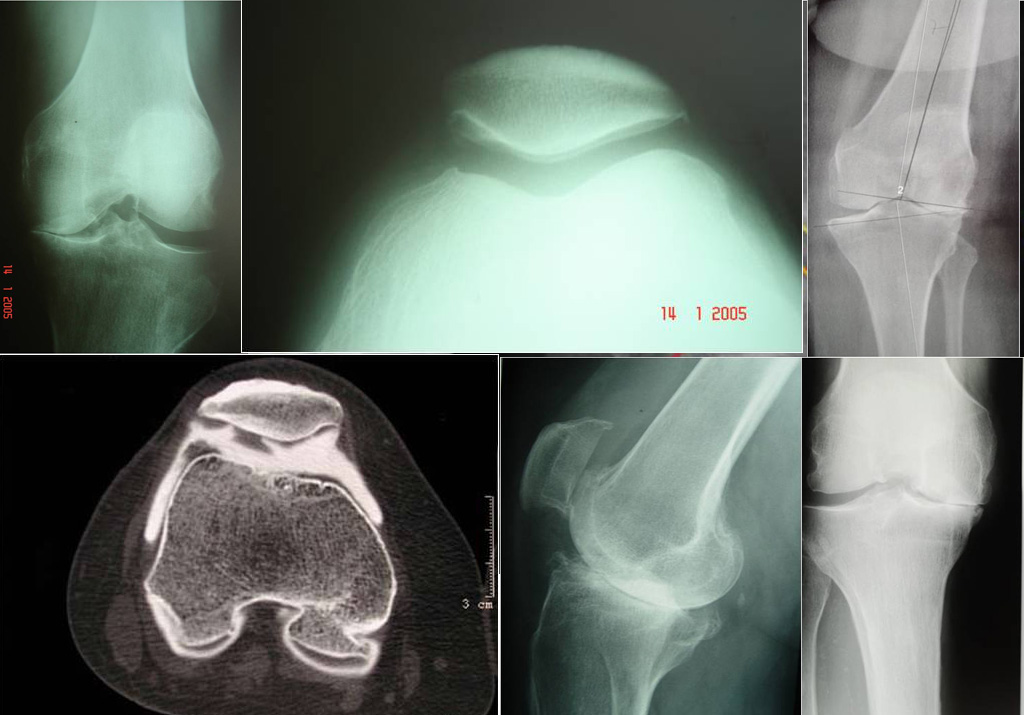
Il faut toujours bilan radiologique EN CHARGE : incidences de face, profil, IFP 30° et incidences en schuss Parfois une IRM où un arthroscanner du genou sont réalisés Une scintigraphie osseuse dynamique peut être prescrite pour écarter toute pathologie rhumatismale et néoplasique
Nos critères (indications chirurgicales)
L’indication d’une prothèse totale de genou ne dépend pas que du bilan radiologique mais bien évidemment de l’importance des douleurs et du handicap fonctionnel ressenti par le patient. On n’opère PAS une radio mais un patient… La prothèse totale de genou NE GUERIT PAS TOUTES LES DOULEURS du genou!!!
Les alternatives thérapeutiques
En cas d’arthrose débutante et modérée le traitement ne consiste certainement pas en la mise en place d’une PTG.Alternatives :
- Repos
- Traitement médicamenteux : antalgique, anti-inflammatoires
- Séances de kinésithérapie
- Infiltration de dérivé de corticoïde : très peu efficace en cas de gonarthrose décompensée
- Viscosupplémentation : efficace seulement si il reste du cartilage
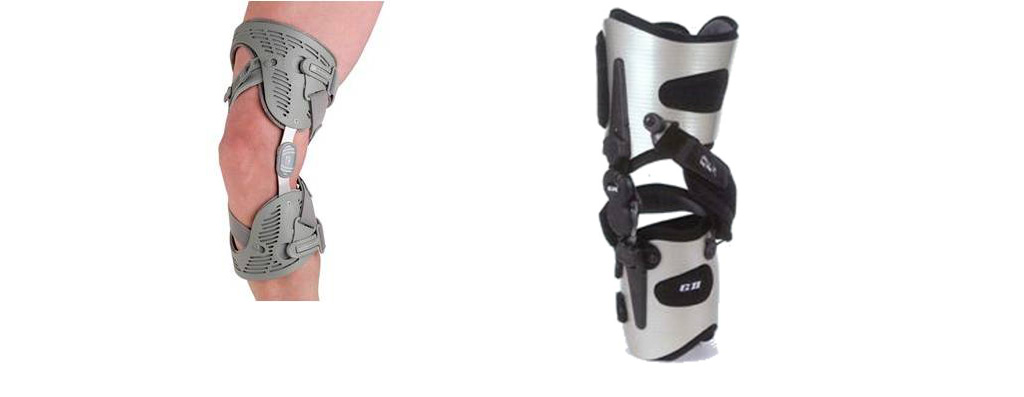
- Genouillère de décharge d’un des compartiments du genou : efficace en cas d’arthrose unicompartimentale
-
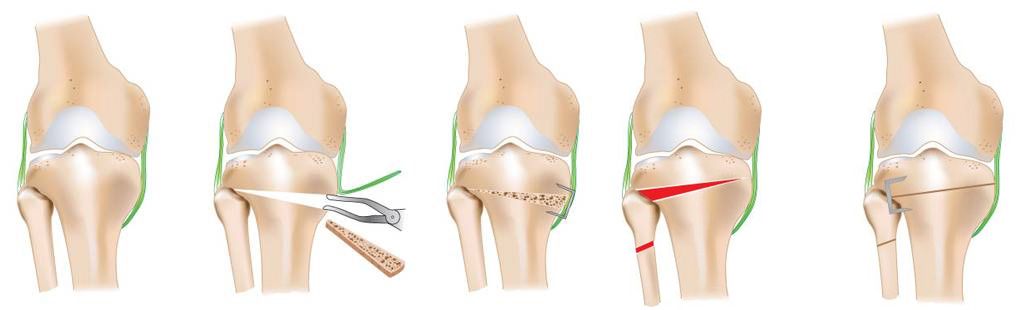
- Ostéotomie tibiale de valgisation / varisation : efficace en cas de gonarthrose unicompartimentale non encore décompensée
-
- Prothèse unicompartimentale dans le cas d'une gonarthrose unicompartimentale sur genou stable, pas trop dévié. Attention au descellement précoce si un problème ligamentaire est associé.
-
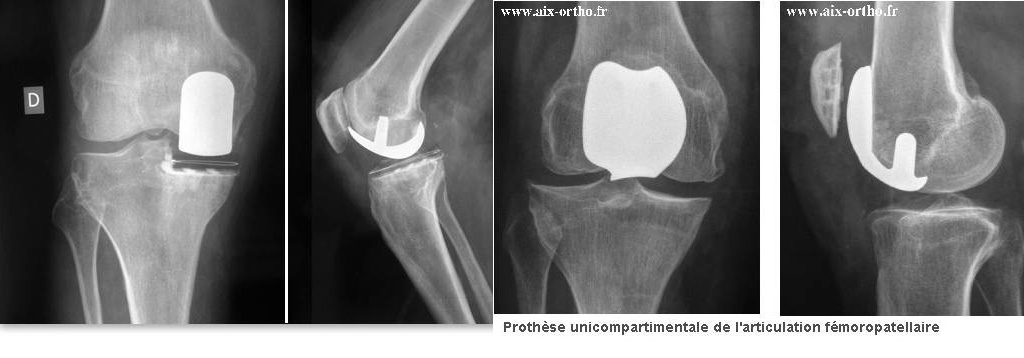
La synthèse du bilan pré-opératoire
La décision se prend suite à un examen clinique et bilan radiologique EN CHARGE, complété si nécessaire par IRM, arthroscanner et/ou scintigraphie. La prothèse totale de genou est un traitement pour les patients souffrant de gonarthrose décompensée c'est-à-dire d’arthrose très évoluée du genou. La PTG est indiquée lorsque l’arthrose est décompensée c'est-à-dire que la quasi totalité du cartilage recouvrant le fémur et/ou le tibia a disparu entrainant un contact os contre os.
L'anesthésie
Dans la grande majorité des cas les PTG sont placées sous anesthésie rachidienne. L’anesthésiste place également un bloc saphène interne qui sera laissé en place durant les 24 premières heures post-opératoires afin de permettre une rééducation précoce du genou.
Techniques chirurgicales
La PTG consiste à resurfacer le fémur et le tibia avec une pièce métallique en chrome cobalt et en titane. Entre les deux, un plateau en polyéthylène est placé afin de « jouer » le rôle du cartilage et des ménisques. La rotule peut dans certains cas être resurfaçée ou bien elle est retaillée et laissée telle quelle. Il existe de nombreux modèles de prothèses totales de genou. La PTG la plus posée chez nous est une prothèse de resurfaçage à plateau mobile. La PTG peut être cimentée ou non. Technique chirurgicale en images : Avertissement : La vidéo ci-dessous comporte des images d'opération réelle.
La prothèse idéale :
- Prothèse adaptée à la morphologie du patient, être le plus « anatomique » possible
- Rétablir un axe physiologique
- Résections osseuse minimales orientées perpendiculaires aux axes mécaniques avec une tension ligamentaire physiologique en extension et en flexion = BALANCE LIGAMENTAIRE
- Un tracking rotulien normal
Questions fréquentes
L'hospitalisation
Pour une prothèse de genou, l'hospitalisation est de 3 à 4 jours.
Autonomie postopératoire
Après la pose d’une PTG il n'y a habituellement aucune immobilisation du genou. La mise au fauteuil et la rééducation à la marche EN APPUI sont débutées dès le lendemain de l’opération. Dès le lendemain également, le genou est placé sur un Kinetec (machine mobilisant le genou sans contraction musculaire volontaire du patient). L’application locale de GLACE est conseillée plusieurs fois par jour. Le bloc saphène interne est ôté le lendemain de l’opération puis le patient débute son programme de rééducation à la marche en appui. A la sortie de l’hôpital le genou doit idéalement avoir une extension complète et une flexion atteignant les 90° minimum. Le patient a monté et descendu les escaliers avec nos kinésithérapeutes. Il poursuit ensuite sa rééducation à son domicile où dans un centre de rééducation.
L'autonomie post-opératoire et la douleur
L’objectif est qu’au 3ème mois postopératoire le patient ait récupéré une autonomie complète ou quasi. La rééducation après une PTG est LONGUE, il faut entre 12 et 18 mois avant d’obtenir le résultat fonctionnel définitif. Dans les vidéos ci-dessous, le Dr Messens vous expliquer comment diminuer la douleur et améliorer la fonction après une intervention. Comment diminuer la douleur ?
Période d'incapacité de travail
Celle-ci dépendra de différents paramètres. Elle variera de 2 à 6 mois.
Complications éventuelles
Les complications suite à la mise en place d'une prothèse totale de genou peuvent avoir des causes articulaires ou extra-articulaires.
Causes articulaires :
- Infection
- Descellement, non réhabilitation (Liserés)
- Instabilité (Mauvais équilibrage)
- Usure polyéthylène (ostéolyse)
- Métallose
- Douleurs fémoro-patellaire (resurfaçage ou non resurfaçage)
- Raideurs (coupes osseuses, arthro-fibrose)
- Malposition des pièces prothétiques
- Algodystrophie (SDRC type 1 / type 2 )
- Causes articulaires plus rares : épanchement, conflits (ostéophytes, t. poplité, fabella, pseudo-ménisque …)
Causes extra-articulaires :
- Ruptures ou avulsions appareil extenseur
- Tendinite rotulienne (par conflit rotule basse / plateau -tibial)
- Extrémité des tiges centromédullaires
- Bursite patte d’oie
- Névromes sur voie d’abord
- Ossifications périarticulaires
Les douleurs peuvent ête liées ou non à la prothèse. Si elles sont liées à la prothèse, le traitement est le plus souvent chirurgical. Voici les causes possibles :
1. Erreur technique :
- Positionnement (varus, rotation, antéro-post, médial / latéral à patella)
- Taille
- Non-rehabitation, descellement (pente tibiale)
- Instabilité ligamentaire : médiale / latérale, antéro-postérieure (LCP), espaces flexion-extension
- Usure PE : épanchement, granulome
- Non-resurfaçage rotule (AFP)
- Instabilité rotule
2. Infection (précoce ou tardive)
Eléments d’aide au diagnostic des complications :
1. Erreur technique :
- Date d’apparition : précoce ou après intervalle libre
- Type ou qualités : brulûre, étau, coup de couteau, picotements, dysesthésies
- Identiques ou non aux douleurs pré-op
- Horaire, circonstances de survenue (appui, escalier)
- Siège
- Intensité (E.V.A)
- Sensibilité cutanée: (allodynie, hyperesthésie, névrome)
2. Examen clinique : mobilité, axe, épanchement, laxité, peau, fistule
2. Examen clinique : mobilité, axe, épanchement, laxité, peau, fistule
Calendrier
Vous serez revu par le chirurgien, un collaborateur ou un assistant dans un délai approximatif de 6 à 8 semaines avec une radiographie de contrôle de votre genou. Ce premier rendez-vous post-opératoire est généralement fixé lors de la programmation de votre date d'intervention.